Tuy nhiên, theo ước tính thì có khoảng dưới 60% bệnh nhân ung thư vú giai đoạn sớm được điều trị bằng BCT. Một số bằng chứng cho thấy có thể b ác sĩ khuyến khích bệnh nhân lựa chọn MRM hơn là BCT hoặc chính bệnh nhân thích MRM hơn BCT. Ngoài ra, việc lựa chọn BCT còn chịu ảnh hưởng của các yếu tố địa lý và kinh tế xã hội.
Tuy nhiên, theo ước tính thì có khoảng dưới 60% bệnh nhân ung thư vú giai đoạn sớm được điều trị bằng BCT. Một số bằng chứng cho thấy có thể b ác sĩ khuyến khích bệnh nhân lựa chọn MRM hơn là BCT hoặc chính bệnh nhân thích MRM hơn BCT. Ngoài ra, việc lựa chọn BCT còn chịu ảnh hưởng của các yếu tố địa lý và kinh tế xã hội.
Mặc dù có tỉ lệ sống sót tương đương, nhưng một số yếu tố cần được xem xét khi quyết đinh BCT hay MRM là lựa chọn điều trị ung thư vú tốt hơn cho tường bệnh nhân khu trú.
1. Bệnh sử và khám lâm sàng
Bệnh sử và khám lâm sàng rất hữu ích trong việc xác định tình trạng sức khỏe chung và các tình trạng bệnh lý khác của bệnh nhân. Một số yếu tố gây ung thư vú nhất định có thể quyết định nên lựa chọn điều trị bằng BCT hay MM thì tốt hơn. Chỉ riêng tuổi của bệnh nhân không đủ để xác định lựa chọn BCT hay MRM là tốt hơn.
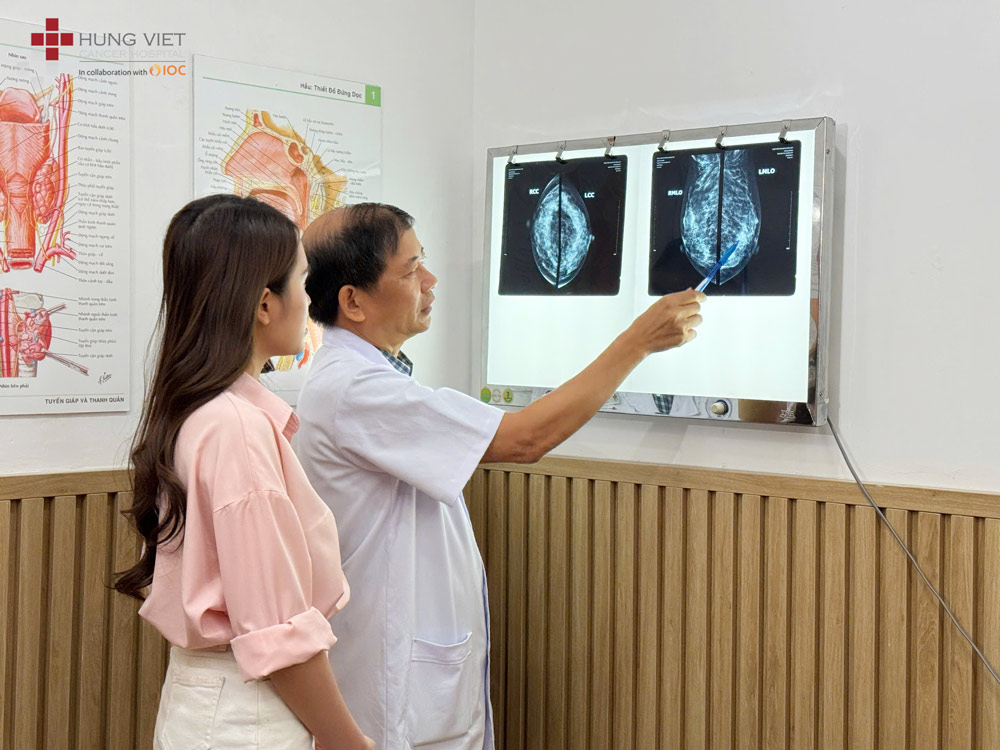
a. Kết quả chụp X-quang tuyến vú
Phim chụp tuyến vú trước phẫu thuật có vai trò hết sức quan trong để xác định kích thước, phạm vi và các đặc điểm khác của khối u là những yếu tố có thể ảnh hưởng tới quyết định lựa chọn BCT hay MRM.
b. Xét nghiệm vi thể khối u
Xét nghiệm vi thê bệnh phẩm khối u lấy qua sinh thiết hay khi phẫu thuật có thể xác định các yếu tố giúp cho việc quyết didnhj nên lựa chọn BCT hay MRM. Chẳng hạn tình trạng còn sót tế bào ung thư ở mép cắt. Nếu còn sót nhiều tế bào ung thư sau khi cắt bỏ, một lượng mô lớn thì có thể nên chọn MRM.
2. Nhu cầu và nguyện vọng của người bệnh
Mỗi bệnh nhân cần thảo luận với bác sĩ nếu có nguyện vọng bảo tồn tuyến vú. Điều quan trọng là phải cân nhắc xem việc lựa chọn điều trị ung thư vú: BCT hay MRM có ảnh hưởng đến hiệu quả chữa trị ung thư vú , sự tự tin, hoạt động tình dục và chất lượng cuộc sống chung của người bệnh hay không.
Trong việc cân nhắc về lợi ích và nguy cơ của phương pháp điều trị BCT và MRM cần chú ý đến các điểm chính sau:
– Thời gian sống sót lâu dài sau ung thư vú
– Nguy cơ và hậy quả của tái phát tại chỗ
– Điều chỉnh tâm lý với điều trị (bao gồm cả sự sợ hãi ung thư sẽ tái phát)
– Kết quả thẩm mỹ có thể có
– Điều chỉnh quan hệ tình dục
Đối với hầu hết bệnh nhân, khả năng ung thư vú khu trú còn sót là như nhau khi điều trị bằng BCT hoặc MRM; ngược lại, MRM có thể có ảnh hưởng đáng kể tới chất lượng cuộc sống của bệnh nhân. Cảm nhận về ung thư vú của bệnh nhân chọn BCT hay MRM đều căng thảng như nhau. Tuy nhiên, bệnh nhân lựa chọn BCT dường như nhìn nhận hình ảnh cơ thể của mình lạc quan hơn và ít có thay đổi ham muốn tình dục hơn so với những người lựa chọn MRM.
3. Các yếu tố ủng hộ lựa chọn
Một số yếu tố lâm sàng ủng hộ rõ ràng nên chọn phương pháp điều trị MRM hơn là BCT do các lý do bệnh lý, chẳng hạn:
– Có từ hai khối u riêng biệt trở lên ở các vị trí khác nhau trên vú
– KHối u lan tỏa xâm lấn vào mô tuyến vú
– Đã xạ trị vào mô vú hoặc lồng ngực trước đó và do đó không nên tiếp tục xạ trị.
– Có thia ở ba tháng đầu hoặc ba tháng thứ hai và do đó không nên xạ trị.
– Còn sót nhiều tế bào ung thư trong phẫu thuật bảo tồn vú mặc dù đã cắt bỏ một lượng mô lớn.
Một số yếu tố lâm sàng ủng hộ phần nào nên chọn điều trị ung thư vú MRM so với BCT do tình trạng bệnh lý của từng cá thể, tuy nhiên có một số trường hợp ngoại lệ:
– Một số bệnh tạo keo (tự miễn) có thể có những tác dụng phụ đáng kể khi xạ trị; phụ nữ bị xơ cứng bì và lupus ban đỏ hệ thống hoạt động thường được khuyến cáo lựa chọn MRM, còn bệnh nhân viêm khớp dạng thấp có thể được xạ trị an toàn và do đó có thể lựa chọn hoặc MRM hoặc BCT.
– Có một số u lân cận và có các lắng đọng canxi trong cùng khu vực có u vú.
– Kích thước khối u lớn hơn; MRM thường được khuyến cáo cho bệnh nhân có khối u lớn hơn 50mm và cho bệnh nhân có khối u tương đối lớn so với kích thước của vú.
– Kích thước và hình dạng của vú; khó có thể xạ trị đồng đều ở bệnh nhân có vú to hoặc sệ và những bệnh nhân này có thể được khuyên chọn MRM.
Một số yếu tố gây ung thư vú không có vai trò quan trọng khi cân nhắc lựa chọn giữa BCT và MRM:
– Tế bào ung thư lan vào hạch nách
– Vị trí cụ thể của khối u trong vú; tuy nhiên, khi khôi u ở một số vị trí nhất định có thể làm giảm kết quả thẩm mỹ của BCT.
– Tiền sử gia đình về ung thư vú
– Nguy cơ di căn cao; tuy nhiên, nguy cơ di căn tăng đồi hỏi điều trị bổ trợ.
3. Xử trí hạch nách
Mặc dù khám lâm sàng có thể phát hiện một số hạch to nhưng phẫu thuật là biện pháp chính xác duy nhất để xác định xem ung thư vú đã lan vào hạch nách hay chưa. Lấy toàn bộ hạch nách thường là công việc thường quy theo truyền thống được tiến hành khi xử trí ung thư giai đoạn sớm cho những bệnh nhân có được điều trị bằng MRM hay bằng BCT. Tuy nhiê, có nhiều tranh cãi về chỉ định điều trị xâm lấn làm sạch vùng hạch. Rõ ràng, thông tin có được khi vét hạch mang tính chất tiên lượng. Hơn nữa, việc điều trị không đầy đủ các hạch nách dương tính sẽ làm tăng nguy cơ tái phát tại chỗ. Tuy nhiên, chưa có bằng chứng rõ ràng về việc điều trị xâm lấn hạch nách có thể cải thiện tỷ lệ sống sót> Cho dù như thế nào thì điều trị xâm lấn các hạch bạch huyết (phẫu thuật và/hoặc xạ trị) chắc chắn sẽ làm tăng nguy cơ biến chứng.
Phạm vi vét hạch nách được xác định bằng số lượng và vị trí hạch được vét bỏ. Biến chứng quan trọng nhất của vét hạch nách là phù cánh tay, mức độ phụ thuộc vào phạm vi vét hạch. Nhằm xác định chính xác những bệnh nhân có tổn thương hạch và hạn chế tối đa nguy có phù cánh tay, người ta đã hoàn thiện kỹ thuật sinh thiết các hạch có nguy cơ di căn đầu tiên.
Sinh thiết hạch có nguy cơ di căn đầu tiên
Khái niệm về hạch có nguy cơ di căn đầu tiên được đưa ra dựa trên giải thuyết là khi tế bào ung thư tách ra khỏi khối u ở vú thì sẽ xâm lấn một hoặc một vài hạch trước khi xâm lấn các hạch khác hoặc lan rộng hơn. Để phát hiện ra hạch đầu tiên này, bác sĩ tiêm một chất chỉ thị màu hoạc một chất liệu phát xạ haowcj cả hai vào vùng bao quanh khối u, chúng sẽ đi vào các kênh bạch huyết và sau đó đi vào hạch. Khi hạch đầu tiên được xác định, người ta sẽ lấy nó ra để nguyên cứu dưới kính hiển vi. Nếu hạch này âm tính, khả năng các hạch nách khác âm tính sẽ cao và những bệnh nhân như vậy có thể không cần vét toàn bộ hạch nách. Ngược lại, nếu hạch đầu tiên dương tính thì nguy cơ các hạch khác có tế bào ung thư vú sẽ cao và thường phải vét toàn bộ hạch.
Vấn đề cơ bản của kỹ thuật sinh thiết hạch có nguy cơ di căn đầu tiên là nguy cơ hạch bị “âm tính giả”, tức các hạch nách khác thực sự có tế bào ung thư mà hạch đầu tiên lại dự báo là chúng âm tính. Khả năng âm tính giả của hạch đầu tiên liên quan đến kinh nghiệm của bác sĩ phẫu thuật khi thực hiện thủ thuật này. Ngay khi phẫu thuật viên có kinh nghiệm, nguy cơ chẩn đoán sai vẫn là khoảng 5-10%.
Nhiều bác sĩ đã cố gắng khắc phục vấn đề này bằng cách tiến hành một xét nghiệm hạch đặc biệt được gọi là nhuộm hóa mô miễn dịch (IHC.) Đôi khi IHC dương tính ngay cả khi không thấy hạch có tế bao ung thư vú dưới kính hiển vi quang học. Tuy nhiên, ý nghĩa của kết quả này chưa được xác định rõ; hầu hết các chuyên gia không khuyến cáo sử dụng thường quy kỹ thuật IHC đối với các hạch có nguy cơ di căn đầu tiên.